Esclerosis Múltiple desde la Fisioterapia

Ilustración de la desmielinización autoinmune en neuronas: vaina de mielina dañada vs normal
¿Qué es la Esclerosis Múltiple (EM)?
La Esclerosis Múltiple es una enfermedad autoinmune crónica del sistema nervioso central (SNC) que causa inflamación y desmielinización multifocal, formando placas (esclerosis) en cerebro, médula espinal y nervios ópticos. Esto interrumpe la conducción nerviosa, generando síntomas variables como fatiga, debilidad muscular, alteraciones sensitivas, problemas de marcha, espasticidad, trastornos visuales y cognitivos.
Factores de Riesgo
- Edad: Pico entre 20-40 años (adultos jóvenes).
- Sexo: Más frecuente en mujeres (relación 2-3:1).
- Genética: Mayor riesgo con familiares de primer grado; HLA-DR2.
- Ambientales: Deficiencia de vitamina D, tabaquismo, infecciones virales (EBV), latitud geográfica (mayor en zonas alejadas del ecuador).
- Otros: Obesidad en adolescencia, estrés crónico.
Fisiopatología
Proceso autoinmune mediado por linfocitos T que cruzan la barrera hematoencefálica, atacando la mielina y oligodendrocitos → inflamación aguda (brotes), desmielinización y daño axonal progresivo. En fases crónicas: gliosis (cicatrización), neurodegeneración y atrofia cerebral/médular.

Representación vectorial del ataque inmunitario a la vaina de mielina en la EM
Formas Clínicas y Fases Evolutivas
| Forma Clínica | Características principales | Prevalencia aproximada | Implicaciones funcionales |
|---|---|---|---|
| Recurrente-Remitente (EMRR) | Brotes claros seguidos de remisión parcial/total | ~85% | Alta variabilidad; buena respuesta inicial a tratamiento |
| Secundaria Progresiva (EMSP) | Transición de EMRR a progresión continua (con/sin brotes) | ~50% de EMRR evolucionan | Discapacidad progresiva, mayor espasticidad |
| Primaria Progresiva (EMPP) | Progresión continua desde inicio, sin brotes definidos | ~10-15% | Peor pronóstico motor temprano |
| Progresiva-Recurrente (rara) | Progresión continua con brotes superpuestos | <5% | Muy agresiva |

Diagrama de las modalidades evolutivas según Lublin (brotes, remisiones y progresión)
Evaluación Fisioterapéutica (Marco ICF)
- Funciones corporales: EDSS (Expanded Disability Status Scale), escala Ashworth modificada (espasticidad), MRC (fuerza), Berg Balance Scale, Timed Up & Go (TUG), 10 Metros Walk Test.
- Actividades: Multiple Sclerosis Walking Scale (MSWS-12), MS Functional Composite, Barthel o FIM para AVD.
- Participación: Fatiga (Fatigue Severity Scale), calidad de vida (MSQoL-54), riesgo de caídas, independencia en el hogar.
Intervenciones Fisioterapéuticas por Fase
Fase de Brote / Aguda
- Evitar sobrecalentamiento (Uhthoff); sesiones cortas y en ambiente fresco.
- Movimientos pasivos/activo-asistidos para prevenir contracturas.
- Técnicas de manejo de espasticidad (estiramientos, inhibición, Bobath/Perfetti).
- Ejercicios respiratorios si hay afectación bulbar.
Fase de Remisión / Estable
- Ejercicio aeróbico moderado (caminata, ciclismo, natación/hidroterapia) 150 min/semana para mejorar fatiga y cognición.
- Entrenamiento de fuerza y resistencia (2-3 días/semana, 8-15 repeticiones).
- Reeducación de marcha, equilibrio y dual-task (marcha + tareas cognitivas).
- Hidroterapia para reducir espasticidad y mejorar coordinación.

Ejercicios adaptados en rutina para pacientes con Esclerosis Múltiple

Sesión de fisioterapia enfocada en fuerza y función en paciente con EM
Fase Progresiva / Avanzada
- Mantenimiento de rango articular y prevención de úlceras/contracturas.
- Entrenamiento en transferencias y uso de ayudas técnicas (bastones, andadores).
- Ejercicios en piscina o sentado para minimizar fatiga.
- Educación al cuidador y manejo de fatiga (técnicas de conservación de energía).
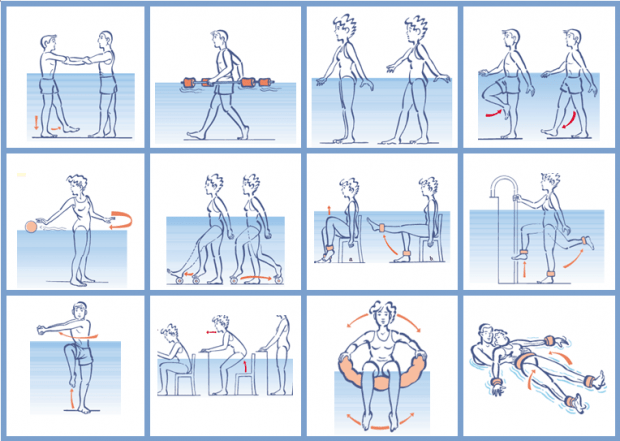
Hidroterapia para mejorar movilidad y reducir espasticidad en EM
Conclusión
La fisioterapia es una intervención basada en evidencia clave en la Esclerosis Múltiple: mejora la función motora, reduce caídas y espasticidad, combate la fatiga y promueve la participación social. Debe ser precoz, individualizada, progresiva y multidisciplinaria, adaptándose a la fase evolutiva y al tipo de EM para maximizar la calidad de vida y retrasar la discapacidad.
Referencias: Physiopedia, guías NICE/European, revisiones en Lancet Neurology, Elsevier y sociedades de EM actualizadas.